(Reseña publicada en la WEB de la SEPEAP el 15 de Febrero de 2007)
El vértigo tiene una prevalencia en la población general que oscila entre el
5-10%, con alguna variación según grupos de edad.
La mayoría de los pacientes con mareo
tienen dificultad para describir sus síntomas e identificar las causas
que lo desencadenan. Por ello, la evidencia actual nos indica que el
conocimiento de los datos de la historia clínica del proceso,
exploración clínica y hallazgos radiológicos pueden bastar para
catalogar su causa. En Ronald H. Labuguen.
Initial Evaluation of Vertigo.
Am.Fam.Physician 73:244-255, 2006; se revisan algunos aspectos de
interés en la valoración del vértigo.
Etiología.
Una de las primeras cuestiones que surge
en la valoración de un vértigo es evaluar si obedece a una causa
periférica o central, diversos datos obtenidos de la historia clínica
pueden ser de ayuda en esta cuestión.
-
Vértigo periférico.
-
Nistagmus: Variable, horizontal o torsional. Se inhibe por la fijación de la mirada y dura pocos días. No cambia de dirección modificando la dirección de la mirada.
-
Desequilibrio: Moderado. Capaz de andar.
-
Náuseas, vómitos: Pueden ser severos.
-
Hipoacusia, tinnitus: Frecuente.
-
Síntomas neurológicos no auditivos: Raros.
-
Latencia tras maniobras de provocación: Larga (mas de 20 sg.).
-
-
Vértigo central.
-
Nistagmus: vertical, horizontal o torsional puros.
-
Desequilibrio: Severo, imposibilidad de caminar.
-
Náuseas, vómitos: Variables.
-
Hipoacusia, tinnitus: Raro.
-
Síntomas neurológicos no auditivos: Frecuentes.
-
Latencia tras maniobras de provocación: Corta (menos de 5 sg).
-
Diagnóstico.
Los hallazgos exploratorios tienen
especial importancia a la hora de identificar la causa del vértigo, debe
prestarse especial atención a la exploración neurológica, inspección de
cabeza, cuello y sistema cardiovascular.
1. Exploración de pares craneales:
Buscando signos de parálisis o paresias. El nistagmus vertical se asocia
en un 80% de los casos con lesiones del núcleovestibular o lesiones del
vermix cerebeloso. El nistagmus horizontal espontáneo con o sin
nistagmos rotatorio se asocia con neuronitis vestibular aguda. La
presencia de signo de Romberg se puede asociar con lesiones
propioceptivas o vestibulares de forma incosistente.
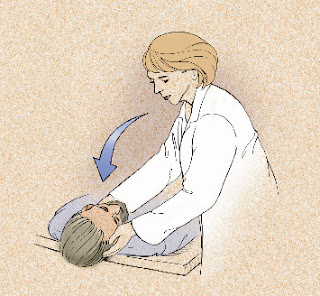
La maniobra de Dix-Hallpike puede ayudar
a catalogar un vértigo de origen periférico, se procede de la siguiente
forma: el paciente permanece sentado con sus ojos fijos en el
examinador, se flexiona su cabeza 45º lateralmente al lado que queremos
examinar; con los ojos abiertos se pide al paciente que adopte la
posición de decúbito, manteniendo la flexión lateral del cuello. Esta
maniobra desencadena vértigo sin periodo de latencia en los tumores de
fosa posterior.
La hiperventilación durante 30 segundos,
puede desencadenar vértigo de causa psicógena.
2. Inspección de cabeza y cuello:
La membrana timpánica debe inspeccionarse buscando la presencia de
vesículas (herpes zoster) o colesteatoma. El signo de Hennbert pone de
manifiesto vértigo comprimiendo el trago y el conducto auditivo externo
del lado afectado en pacientes con fístula perilinfática. La otoscopia
neumática y la maniobra de Valsalva pueden desencadenar igualmente
vértigo en pacientes con fístula perilinfática.
3. Exploración cardiovascular: La
modificación en mas de 10 latidos minutos o un aumento de mas de 20 mmHg
en la presión arterial sistólica de un paciente al pasar de la posición
de decúbito a la posición de sentado puede apuntar a una deshidratación
o una disfunción autonómica como causa del vértigo.
4. Determinaciones analíticas: Las
determinaciones de glucosa, electrolitos y hormonas tiroides tienen una
rentabilidad diagnóstica inferior al 1%.
5. Determinaciones de neuroimagen:
Los pacientes con vértigo que asocian signos o síntomas de afectación
neurológica, pérdida de audición progresiva o factores de riesgo de
enfermedad cerebrovascular, pueden ser subsidiarios de la realización de
pruebas de imagen como la resonancia magnética.
Diagnóstico diferencial.
Diversas patología asociadas a vértigo
pueden desencadenar además pérdida de audición:
-
Neurinoma del acústico: Hipoacusia sensorioneural, unilateral , progresiva .
-
Colesteatoma: Hipoacusia de conducción, unilateral, progresiva.
-
Herpes zoster oftálmico: Hipoacusia aguda, unilateral.
-
Enfermedad de Menière: Hipoacusia sensorioneural, inicialmente fluctuante, afecta a bajas frecuencias inicialmente, afectando posteriormente a altas frecuencias.
-
Otoesclerosis: Hipoacusia de conducción progresiva.
-
Fístula perilinfática: Hipoacusia unilateral, progresiva.
Entre las causas de vértigo según el
lugar de afectación destacan:
-
Causas periféricas: Laberintitis aguda, neuronitis vestibular aguda, vértigo paroxístico posicional benigno, colesteatoma, herpes zoster ótico (S. de Ramsay-Hunt), enfermedad de Menière, otoesclerosis, fístula perilinfática.
-
Causas centrales: Tumor del ángulo cerebelo-pontino, enfermedad cerebro-vascular y migraña.
-
Otras causas: Vértigo cervical, inducido por drogas, psicológico.
Vértigo de origen periférico.
Según su forma de presentación puede ser subdividido en dos grandes grupos:
espontáneo y provocado por movimientos posturales, donde se encuadra el
vértigo paroxístico posicional benigno. Estos aspectos se revisan en A. Cesarani, D.
Alpini, B. Monti, and G. Raponi.
The treatment of acute vertigo. Neurol.Sci. 25 Suppl
1:S26-S30, 2004.
Vértigo agudo espontáneo. El vértigo de presentación súbita es
generalmente debido a un fallo vestibular unilateral. En ocasiones esta
disfunción puede ser fluctuante como ocurre con los episodios de enfermedad
de Ménière; aunque en un contexto clínico estricto la hipofunción vestibular
unilateral se considera como no fluctuante y donde la compensación juega un
papel fundamental. Su curso clínico se caracteriza por la presentación de 4
etapas:
-
Estadio I: Irritación. La presentación de vértigo puede ser bastante vaga. El nistagmus bate hacia el lado afectado. Y la respuesta clórica es normal.
-
Estadio II: Existe pérdida súbita de función del sistema vestibular. Vértigo rotatorio típico con nistagmus espontáneo que bate hacia el lado no afectado. Las respuestas calóricas están ausentes o reducidas en el lado afectado.
-
Estadio III: Compensación central. Existe una progresiva disminución del vértigo y del nistagmus espontáneo, que ocurre independientemente de la persistencia de la hipofunción vestibular unilateral evidenciable por las pruebas calóricas. Las maniobras de provocación, generalmente rotación brusca de la cabeza ponen de manifiesto el vértigo o el nistagmus.
-
Estadio IV: Recuperación. Cuando la función del lado afectado se recupera se puede observar un nistagmus invertido al observado al inicio del cuadro, que persiste hasta que se instaura la compensación central.
El tratamiento debe ir encaminado a:
-
Disminuir los síntomas neurovegetativos: Utilizamos el sulpiride a dosis de 5 mg/Kg/día; en niños mayores puede utilizarse una dosis de 50 mg en 250 ml de suero fisiológico en perfusión IV una o dos veces al día. La metoclopramida a dosis de 0.1 mg/Kg/dosis.
-
Para disminuir la inhibición internuclear puede utilizarse el diacepam IM, una o dos dosis diarias de 10 mg.
-
Para disminuir el daño vestibular pueden utilizarse 2 ampollas de sulfato de magnesio (3 g) en 500 ml de suero salino dos veces al día o piracetam IV (Nootropil ®) una ampolla de 3 g en 500 ml de suero salino, dos veces al día. Los pacientes deben permanecer acostados con la cabeza elevada en un ángulo de 20º. La habitación debe estar tranquila pero no en oscuridad.
-
Para reducir el nistagmus y estabilizar el campo visual puede utilizarse gabapentina (Neurontin ®) a dosis de 300 mg, dos o tres veces al día.
El primer paso del
tratamiento físico del vértigo es la estimulación vestibular eléctrica se
usa para ello una estimulación eléctrica superficial paravertebral sobre el
cuello. Sobre esta zona algunos autores han recomendado la aplicación de
estímulos vibratorios que estimularían los mecanoreceptores de la
musculatura del cuello. Durante la estimulación eléctrica los electrodos se
localizarían en el lado opuesto al sistema vestibular afectado (lado hacia
donde bate el nistagmus). Se precisan al menos 2 sesiones por día de al
menos 1 hora de duración.
Vértigo paroxístico
posicional. En una de las entidades mas frecuentes de la patología
vestibular periférica. Se caracteriza por la ocurrencia de episodios de
vértigo e inestabilidad desencadenados por determinadas posiciones de la
cabeza. Esta situación se identifica habitualmente al despertar el paciente
por la mañana, al vértigo que empeora al cerrar los ojos, puede seguir la
presencia de náuseas y vómitos. Estos episodios son de corta duración.
El nistagmus puede ser
evidenciado algunos segundos después de realizar las maniobras de
provocación mediante giro de la cabeza (latencia) y tiende a disminuir en
intensidad en maniobras de provocación repetidas (adaptabilidad y
acomodación).
Tratamiento del vértigo
En el tratamiento de los síntomas vestibulares al menos dos grupos de
fármacos pueden ser considerados: los antieméticos y los sedantes
laberínticos, que incluye tres grupos farmacológicos: antihistamínicos,
anticolinérgicos y benzodiacepinas. Los sedantes laberínticos procuran entre
otros efectos reducir el nistagmus producido por el desequilibrio vestibular
y la hipersensibilidad al movimiento. Un grupo aparte serían los bloqueantes
de los canales del calcio. D. A. Yacovino and T. C. Hain.
[The pharmacology of vestibular disorders].
Rev.Neurol. 39 (4):381-387, 2004; realizan una excelente revisión
del tratamiento farmacológico del vértigo.
Anticolinérgicos. Son sustancias que inhiben los receptores
muscarínicos, como la escopolamina o la atropina. Estas sustancias aumentan
la tolerancia al movimiento. En esta indicación buscamos anticolinérgicos
que atraviesen la barrera hematoencefálica y tengan por tanto acción
central. Sin embargo, también de be tenerse en cuenta que todos os
anticolinérgicos utilizados en el tratamiento del vértigo tienen efectos
secundarios como sequedad de boca, dilatación pupilar y sedación.
Antihistamínicos. A nivel central inhiben la sensibilidad al
movimiento y reducen la gravedad de los síntomas. Por lo general todos los
antihistáminicos utilizados para esta indicación tienen actividad
anticolinérgica.
Benzodiacepinas. Su efecto se ejerce a través de la modulación del
GABA, de forma que con dosis bajas son sumamente útiles en el manejo del
vértigo. Se prefieren las benzodiacepina de vida media corta como el
loracepam o el diacepam.
Bloqueantes de los canales del calcio. La flunaricina y la cinaricina son
los agentes utilizados para esta indicación con mas frecuencia. Debe tenerse
en cuenta que la células ciliadas vestibulates poseen gran cantidad de
canales del calcio, por lo que supone que este es el mecanismo de acción.
Además los antagonistas de los canales del calcio poseen actividad
anticolinérgica y antihistamínica.
Antieméticos. La vía de administración del medicamento elegido
dependerá de la intensidad de los síntomas, la vía oral se prefiere para el
control de los síntomas leves, en tanto la vía sublingual o intravenosa en
el caso de síntomas mas intensos. Por otro lado algunos medicamentos
utilizados como sedantes vestibulares, como las fetotiacinas, tienen
propiedades antieméticas. La metoclopromida es un antagonista dopaminérgico
y un potente antiemético central, aunque carece de efectividad en la
sensibilidad al movimiento. El sulpiride es un potente bloqueador de los
receptores dopaminérgicos que ejerce su efecto en la zona quimioreceptora
gatillo que resulta útil en el control del vértigo agudo que se acompaña de
síntomas autonómicos; su principal inconveniente es la facilidad con que
origina síntomas extrapiramidales. Los inhibidores de la 5-HT3, como el
ondansetron no son útiles en el control de la sensibilidad al movimiento.
Glucocorticoides. Pueden resultar útiles en patología vestibular a
través de varios mecanismos: Su acción antiinflamatoria y aumentando el
patrón de descargas en el núcleo vestibular. Los corticoides han mostrado en
algunos estudios ser efectivos para el control de la enfermedad de Menière y
la enfermedad autoinmune del oído interno. En líneas generales los
corticoides pueden ser útiles como agentes que aceleran la compensación
central del cuadro vertiginoso; sin embargo, en patología aguda esta
indicación no debe ser tenida en cuenta en la práctica. No ocurre lo mismo
en las patologías crónicas donde la aceleración de la compensación central
puede mejorar notablemente el pronóstico.
En la práctica clínica los objetivos de la intervención farmacológica en las
alteraciones vestibulares van aser:
-
Disminuir la sensación subjetiva y displacentera del vértigo.
-
Controlar las náuseas y los vómitos.
-
Evitar las recurrencias.
-
Controlar la llamada sensibilidad al movimiento.
Dr. José Uberos Fernández

No hay comentarios:
Publicar un comentario